アレルギー
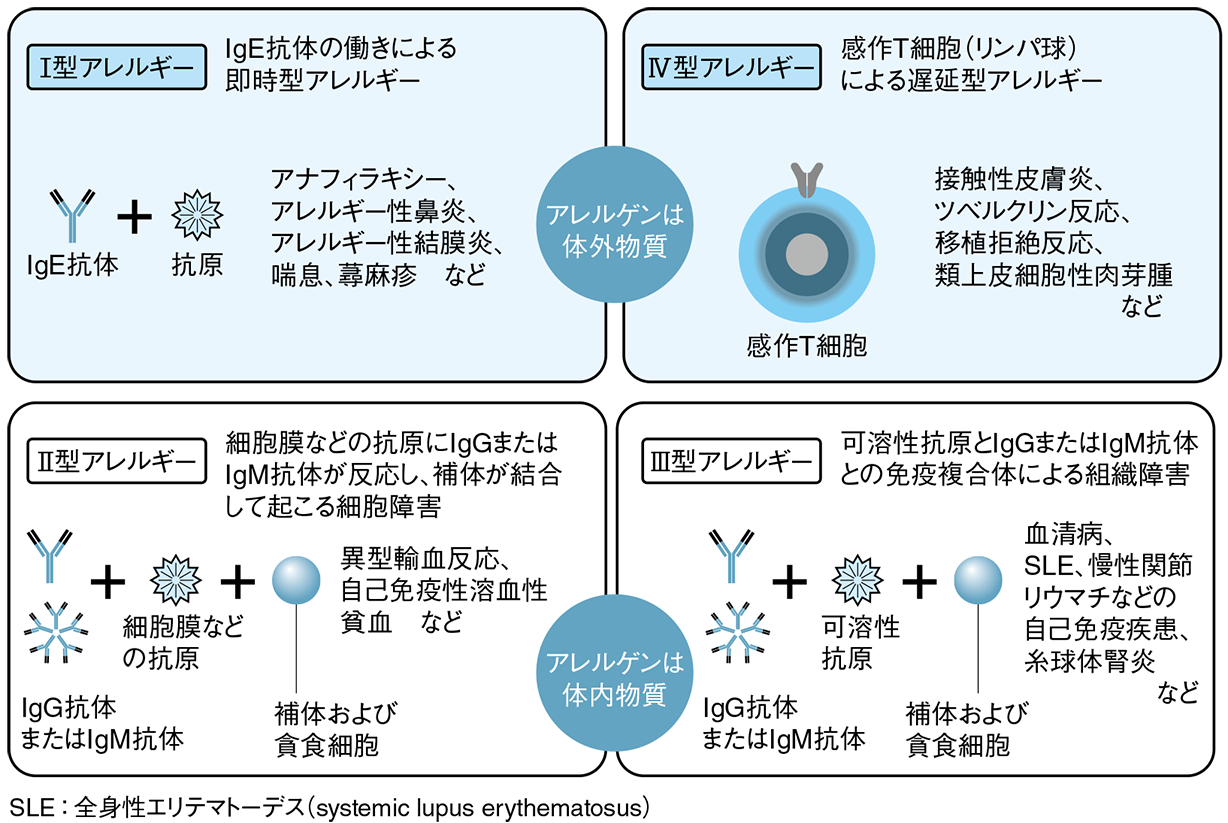
アレルギーとは、本来生体に無害である環境抗原(アレルゲン)に対して、免疫系が特異的かつ過剰に反応することで生じる免疫過敏反応である。免疫学的には、Gell and Coombs による分類に基づき、I〜IV型の4つの機序に大別されるが、臨床的にはI型(即時型過敏反応)が最多であり、IgE依存性のメカニズムが中核を成す。
I型アレルギーは、初回曝露時に抗原提示細胞(APC)によりTh2細胞が活性化され、IL-4やIL-13の刺激下でB細胞がIgE産生へクラススイッチすることで感作が成立する。産生された抗原特異的IgEは、末梢組織に存在する肥満細胞(mast cell)や好塩基球のFcεRI受容体に高親和性で結合し、細胞表面に固定化される。再曝露時、アレルゲンがこれらの細胞表面のIgEに架橋されると、シグナル伝達を介して脱顆粒が誘導され、ヒスタミン、トリプターゼ、ロイコトリエン、プロスタグランジンD2など多様なメディエーターが放出される。これにより血管透過性亢進、平滑筋収縮、粘液分泌亢進、末梢神経刺激などが誘導され、鼻汁、喘鳴、蕁麻疹、下痢などの症状が出現する。
さらに、好酸球やTh2細胞の遊走により、遅延性の炎症反応(late phase reaction)も誘発され、慢性化の一因となる。代表疾患には気管支喘息、アトピー性皮膚炎、アレルギー性鼻炎、食物アレルギー、アナフィラキシーショックなどが含まれる。
II型(抗体依存性細胞傷害型)は、IgGやIgMが自己細胞膜上抗原に結合し、補体活性化やADCC(抗体依存性細胞障害)を介して組織障害を引き起こす機構であり、自己免疫性溶血性貧血や自己免疫性血小板減少症が代表疾患である。III型(免疫複合体型)は、可溶性抗原と抗体との免疫複合体が血管内皮などに沈着し、補体活性化による炎症を惹起する。血清病や過敏性肺炎などが該当する。IV型(遅延型過敏反応)はT細胞依存性であり、抗原提示により活性化されたCD4+またはCD8+T細胞がサイトカイン産生や細胞傷害を介して組織炎症を引き起こす。接触皮膚炎や薬剤性発疹に関与する。
アレルギー診断には、血清IgE測定、皮膚プリックテスト、RAST(放射性アレルゲン吸着試験)、好酸球数、トリプターゼなどが用いられる。治療には、抗ヒスタミン薬、ステロイド、抗ロイコトリエン薬、免疫療法(減感作療法)に加え、重症例では抗IgE抗体(オマリズマブ)や抗IL-4/IL-13抗体などの生物学的製剤が応用される。アレルギーは、免疫系の恒常性制御破綻に起因する疾患群であり、免疫応答の精密な制御機構理解がその制御戦略の鍵となる。
1型アレルギーは、IgE抗体が関与する即時型アレルギー反応で、花粉やダニなどのアレルゲンに曝露後、数分以内に症状が現れる。IgEが肥満細胞や好塩基球に結合し、再曝露時にヒスタミンなどを放出してくしゃみ・鼻水・かゆみ・喘息などを引き起こす。
アナフィラキシーは、アレルゲンに対する免疫系の過剰反応によって引き起こされる急性・全身性のアレルギー反応である。主にIgE抗体を介したI型アレルギーに分類され、アレルゲン(食物、薬物、昆虫毒など)に再曝露された際、肥満細胞や好塩基球からヒスタミンやロイコトリエンなどのメディエーターが一斉に放出され、血管拡張、血圧低下、気道狭窄、浮腫、蕁麻疹、呼吸困難、意識障害などの症状を短時間で引き起こす。最重症例ではアナフィラキシーショックとなり、迅速な治療を要する。初期治療の第一選択はアドレナリン筋注(エピペン)であり、血管収縮、気管支拡張、心拍出量増加を通じて生命を守る。補助的に酸素投与、抗ヒスタミン薬、ステロイド、輸液も行われる。アナフィラキシーは一度発症すると再発リスクも高いため、原因アレルゲンの特定と回避、緊急時の対応準備が極めて重要である。
静かなる崩壊 ― 滲み出る水が血圧を奪う
気道狭窄
■ I型アレルギー疾患リスト
| 分類 | 疾患・反応例 |
|---|---|
| 呼吸器系 | - アレルギー性鼻炎(花粉症、通年性) - 気管支喘息 |
| 皮膚系 | - アトピー性皮膚炎 - 蕁麻疹(急性・慢性) - 接触性蕁麻疹 |
| 眼科系 | - アレルギー性結膜炎 - 春季カタル |
消化器系 | - 食物アレルギー(卵、乳、小麦、甲殻類、果物など) |
全身性 | - アナフィラキシー - アナフィラキシーショック |
薬剤性 | 薬物アレルギー(ペニシリン、NSAIDsなど) |
虫刺され | - ハチ刺傷によるアナフィラキシー |

2型アレルギー
■ 自己免疫性溶血性貧血における抗体産生の機序
① 免疫寛容の破綻(トリガー)
正常な免疫系では、自分自身の赤血球抗原(例:Rh抗原、I抗原など)に対するB細胞やT細胞は排除・抑制されている(中枢・末梢免疫寛容)。
しかし何らかの要因(感染、薬剤、腫瘍、自己免疫疾患など)により、自己抗原を認識するリンパ球が活性化可能な状態となる。
② 自己抗原の提示とT細胞の活性化
赤血球由来抗原が、抗原提示細胞(APC:樹状細胞やマクロファージなど)によりMHCクラスII上に提示される。
監視者と標的 ― 樹状細胞と赤血球の静かな遭遇
これに対して、抑制されるべき自己反応性T細胞(CD4⁺)が生き残っており、自己抗原を認識して活性化。
情報の授受が始まる ― 背景に溶け込む免疫の静寂
活性化したT細胞はTh2型に偏りやすく、B細胞への協力を提供する。
③ 自己反応性B細胞の活性化
B細胞は赤血球膜上の自己抗原をB細胞受容体(BCR)で直接認識。
抗原を取り込み、MHC-IIを介してその断片を活性化T細胞に提示。
活性化T細胞がCD40L-CD40シグナル+IL-4/IL-21などのサイトカインを提供し、B細胞が完全に活性化。
④ 抗体産生細胞(形質細胞)への分化
活性化B細胞は形質細胞へと分化し、自己赤血球抗原に特異的な抗体(IgGまたはIgM)を産生。
 通常、温式AIHAではIgG、寒冷凝集素病ではIgMが主体。
通常、温式AIHAではIgG、寒冷凝集素病ではIgMが主体。
⑤ 自己抗体の赤血球への結合と溶血
| 抗体タイプ | 溶血の特徴 | 補体の関与 |
|---|---|---|
| IgG | 脾臓での貪食(主に温式) | 弱い補体活性化 |
| IgM | 補体による赤血球破壊(寒冷凝集型) | 強力に補体活性化(MAC形成あり) |
◾ 補足:なぜ自己抗体が産生されるのか?
| 要因 | 内容 |
|---|---|
| 遺伝的素因 | HLAタイプ、免疫調節遺伝子の異常 |
| 外的因子 | ウイルス感染(EBVなど)、薬剤、悪性腫瘍 |
| 免疫老化 | 加齢や慢性炎症により末梢寛容が弱まる |













